Аутоімунні захворювання, як правило, проявляються у ранньому віці, тому що в більшості випадків генетично детерміновані. Проте існують винятки, коли ураження, які не залежать від зовнішніх факторів, що виникають під час пубертатного віку або навіть набагато пізніше. Міастенія Гравіс відноситься до таких хвороб, причому, кількість пацієнтів збільшується рік від року. Сучасна статистика показує цифри до 150-160 випадків на кожен мільйон чоловік.
Що таке міастенія
М’язова втома знайома кожному. Питання, що це за хвороба — міастенія, виникають тільки у випадку патологічної стомлюваності, яка не пов’язана з об’єктивними напруженими фізичними навантаженнями. З точки зору процесів в організмі будь-аутоімунне захворювання являє собою неспецифічну реакцію на власні клітини і тканини. Симптоми міастенії починають проявлятися в результаті утворення антитіл проти власних поперечносмугастих м’язів.
З точки зору біохімії патогенез виглядає наступним чином:
- В якийсь момент починають вироблятися антитіла, які впливають на білок холінорецепторів поперечносмугастих м’язів. До цієї групи відноситься велика частина рухової і лицьової мускулатури, у тому числі — жувальні, дихальні і очні.
- По мірі збільшення кількості антитіл знижується синтез білка ацетилхоліну і підвищується активність його розщеплення.
- Через це ускладнюється передача нервових імпульсів по поперечнополосатой мускулатури, м’язів стає важче скорочуватися через брак білка, що регулює процес.
- Антитіла продовжують руйнувати ацетилхолін, з-за чого прогресують симптоми міастенії.
У ряді випадків, патологія пов’язана з аномальним розростанням вилочкової залози. Доброякісні пухлини провокують активну вироблення антигенів, з-за чого порушується транзиторна функція в м’язах. Причина не є єдиною, хоча обов’язково в рамках діагностичних заходів проводиться комп’ютерна томографія з виявленням стану і функціоналу вилочкової залози.
Захворювання не завжди носить саме прогресуючий характер. З урахуванням сучасних методів контролю і лікування існує можливість тривалих ремісій, коли напади виникають лише іноді і купуються спеціальними лікарськими препаратами.
Як і більшість інших аутоімунних хвороб, лікування міастенії передбачає контроль симптомів, особливий режим для пацієнта, але повністю позбавитися від патології організму вдається тільки у виняткових випадках. До винаходу сучасних методів терапії захворювання відносилося до небезпечних, летальність у пролонгованому періоді становила до 40% в перші п’ять-сім років від маніфестації перших симптомів.
На даний момент медична підтримка дозволяє жити повноцінним життям, дотримуючись правильні методи лікування міастенії. Всього у 1% з усіх випадків спостерігається злоякісний процес, який нездатні зупинити ніякі лікарські засоби. Тривалі ремісії, хоча і не прирівнюються до повного одужання, але можуть тривати роками й десятиліттями.
Класифікація
Класифікація проводиться за принципом основних симптомів міастенії та їх локалізації, а також за критерієм природженості або віку маніфестації.
Вроджена форма зустрічається досить рідко, як правило, носить генетично успадкований характер, у більшості пацієнтів з таким типом захворювання виявляються близькі родичі, також страждали від цього захворювання.
Вроджена форма майже завжди виявляється летальною, тому що такі немовлята здатні самостійно дихати.
Набагато частіше перші симптоми міастенії починають проявлятися у віці 13-15 років або від 30 до сорока. Статистично доведено, що жінки частіше страждають від хвороби, ніж чоловіки. Вроджена міастенія майже завжди передається від матері дитині.
За критерієм локалізації виділяють такі форми:
Бульбарна
Зачіпає дихальні, жувальні, мімічні м’язи. Пацієнт не може пережовувати їжу, утруднюється дихання. Бульбарна міастенія, особливо якщо вона прогресує, небезпечна для життя за рахунок виникнення паралічів і парезів дихальної системи. Ще одна характерна ознака: людина не може говорити або розмовляє дуже тихо з-за неможливості повноцінно задіяти голосові зв’язки.
Очна
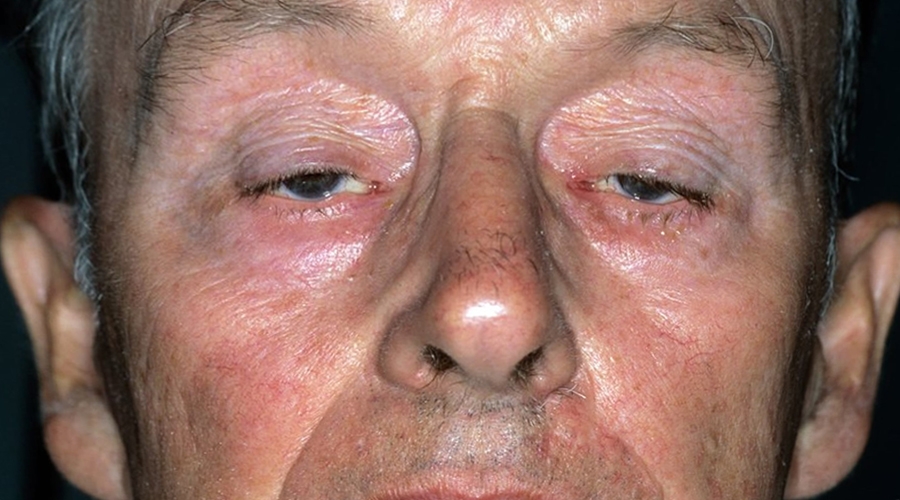
В першу чергу, впливає на зорову мускулатуру. Зовні проявляється птозом: опущенням одного або обох очей. Людина відчуває труднощі з концентрацією зору, швидко втомлюється при зорової активності. Найчастіше саме з очей починається симптоматика, згодом зачіпає і інші м’язові структури.
Генералізована
Починається як бульбарна міастенія або у вигляді очної форми, але поступово під вплив патологічного процесу потрапляють всі м’язи. Хворий відчуває труднощі з будь-якою фізичною активністю, диханням, ковтанням. Ця форма не завжди протікає у важкій формі, особливо з урахуванням терапії.
Миастенические кризи
Виділяють як окремий підтип захворювання. Симптоматика не постійно наростає, а розвивається протягом короткого періоду часу. Бульбарні паралічі особливо небезпечні у вигляді кризу, оскільки людина може задихнутися через парезу дихальної мускулатури.
За типом протікання найчастіше зустрічається миастеническое стан — це форма, яка не погіршується або незначно погіршується протягом багатьох років.
Сучасна терапія дозволяє повністю прибрати всі клінічні ознаки. Рідше всього з’являється злоякісна міастенія, яка не реагує на терапію і протягом короткого періоду часу закінчується летальним результатом.
Причини захворювання
Причини виникнення міастенії до цих пір є не до кінця вивченими. Вважається, що роль у появі хвороби грає безліч факторів — від генетичної схильності до способу життя. Впливає також наявність інших аутоімунних захворювань, в тому числі, наявність в анамнезі алергії.
Серед причин виникнення міастенії називають наступні:
- Пухлини і дисфункції тимуса (вилочкової залози) як головний чинник розвитку захворювання. В першу чергу, проводять діагностику цього органу, особливо якщо мова йде про пацієнта підліткового віку з симптомами міастенії. Тимома — пухлина вилочкової залози дає найбільш агресивну форму захворювання, з іншого боку, цей вид хвороби легше піддається корекції при проведенні оперативного втручання.
- Мутація гена COLQ, який відповідає за правильне розподіл і функції колагенових білків, до яких відноситься ацетилхолін. Причини мутації в даний час невідомі.
- Прийом деяких ліків, побічним ефектом яких є вплив на синаптичну активність. Серед таких препаратів — деякі протисудомні засоби, антидепресанти. При появі симптомів міастенії рекомендується припинити прийом ліків, але в кожному випадку необхідна консультація лікаря, який призначив препарат.
- Вважається, що хронічні стреси можуть «запустити» патологічний процес в організмі при наявності зумовлюють факторів.
- Будь-які аутоімунні захворювання, наприклад, артрит, є показанням до того, щоб обстежитися на можливий розвиток міастенічного комплексу, оскільки такі хвороби часто розвиваються на тлі один одного.
Дуже часто міастенія з’являється у пацієнтів, які страждають від раку легені. У цьому випадку спостерігається особливо агресивний перебіг, вибір терапії буде залежати від пріоритету в лікуванні пацієнта. З іншого боку, симптоми міастенії, особливо бульбарної, повинні змусити людину пройти обстеження на наявність злоякісних утворень в дихальній системі.
Симптоми
Клінічна картина при міастенії Гравіс може носити досить різноманітний характер, що залежить від первинної локалізації та злоякісності хвороби.
Захворювання, за винятком блискавичних кризовых форм, розвивається повільно, може залишатися непоміченим.
Варто звернути увагу на наступні ознаки:
- Симптоми міалгії— болі в м’язах, підсилюються після фізичних навантажень, причому, навіть незначних. Також характерна швидка стомлюваність. Міалгія може бути різної вираженості: від дискомфорту до різких, нестерпних болів, які турбують людину особливо сильно в нічний час.
- Птоз повік, порушення нормального зору. На тлі міопатії очної мускулатури може розвиватися глаукома. На ранніх стадіях пацієнт просто не може зосередити погляд, страждає від втоми очей.
- Розлади мовлення — голос стає тихим, невиразним, з’являється характерна гугнявість.
- Порушення дихання, задишка, яка з’являється навіть без фізичних навантажень, але посилюється після них.
- Розлади жувальних м’язів ускладнюють прийом їжі, з-за чого може спостерігатися анорексія і швидка втрата маси.
До найбільш раннім симптомами відносять те, що люди можуть приймати за хронічну втому і наслідки стресу: швидку стомлюваність, небажання рухатися. Ігнорувати ці клінічні прояви не можна, оскільки вони можуть вказувати на тяжкі аутоімунні захворювання. Патології зору швидко призводять до глаукомі без лікування, а бульбарні форми чреваті парезом дихальних шляхів.
При діагностиці проводять эдрофониевые і ацетилхолінові тести, а також КТ грудної клітини для виявлення тимоми. Диференційні діагнози: розсіяний склероз, сирингомиелия, інші форми м’язових міопатій. Симптоматика досить схожа, тому самостійно встановити причину стану неможливо.
Лікування
Лікування міастенії починається з правильної постановки діагнозу. Якщо виявлено розростання вилочкової залози, то завжди буде рекомендовано оперативне втручання, хоча воно не виключає подальшої консервативної терапії.
Серед препаратів і методик для лікування міастенії такі:
- Препарати для блокади синтезу пуринів, що допомагають придушити активність Т – і В-клітин, що виконують роль антитіл. Імуносупресивні препарати цієї групи також використовуються для лікування розсіяного склерозу, сирингомиелий та інших форм аутоімунних хвороб. Серед препаратів: СеллСепт, Имуфет, Мифенакс.
- Блокатори холінестерази, які не дозволяють білків руйнуватися: Прозерин, Калімін 60 — останній на основі калію, якого завжди не вистачає м’язів у хворих міастенією.
- Препарати антигістамінного спектру, специфічні при таких станах: Тагиста, Авертид.
- Людський імуноглобулін як підтримка таких препаратів, як Прозерин, Калімін 60, краще всього працюють в комплексі.
- Застосовують кортикостероїди при важких формах хвороби. Як правило, використовуються такі препарати, як Преднізолон, Дексаметазон.
Пацієнтам з міастенією рекомендуються дотримуватися певного способу життя.
Він включає такі принципи:
- уникати підвищених фізичних навантажень;
- по можливості, уникати стресів;
- обмежити в харчуванні продукти, що сприяють утворенню пуринів — наприклад, червоне м’ясо жирне;
- вживати антиоксиданти, як природні, так і в складі вітамінних комплексів;
- виключити алкоголь.
Окрему увагу особам з міастенією, навіть перебуває у стадії стабільної ремісії, слід звернути на лікарські препарати. Заборонені багато групи ліків, серед яких бета-блокатори, багато типи діуретиків, нестероїдні протизапальні і знеболюючі засоби, наприклад, Паналгин.

З косметичних процедур заборонені ті, які передбачають використання ботулотоксину — тобто, ботоксу, оскільки ця речовина викликає локальний параліч мускулатури. Також заборонено перебувати на сонці або в солярії, оскільки УФ-промені негативно впливають на будь-які аутоімунні патології. Пацієнтам рекомендують помірні фізичні навантаження, що відповідають протоколам лікувальної фізкультури. Раз на рік бажано проходити санаторне лікування.
Профілактика
Специфічної профілактики не існує. Особам, у яких є родичі, хворі на міастенію або іншими аутоімунними захворюваннями, рекомендується проходити обстеження. Пацієнтам старше 65 років з діагностованим захворюванням повністю видаляють вилочкової залози, більш молодим також можуть порекомендувати оперативне втручання.
Метою хворого є вихід на стійку ремісію, чого неважко досягти, якщо застосовувати сучасні методи лікування і дотримуватися здоровий спосіб життя. При грамотної терапії міастенія не впливає на тривалість життя людини.

