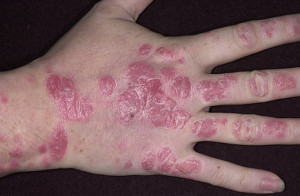
Атопічний дерматит виглядає як червона висипка на шкірі. З його проявами стикається більшість людей. Вважається, що це дитяче захворювання, але це не зовсім так.
У розвитку атопічного дерматиту розрізняють три основних етапи. Ранній може початися у віці від 2 місяців до 3 років (його часто називають за звичкою діатезом, але з позицій сучасної медицини це неправильно), дитячий – у дошкільників і молодших школярів в 4-7 років, а дорослий – від 8 років і старше. Симптоми у цих трьох групах можуть відрізнятися, але свербіж і висип або почервоніння шкіри є практично завжди.
1
Основні відомості
За статистикою, у 65% пацієнтів це захворювання розвивається у віці до 1 року. У багатьох воно проходить вже до підліткового періоду. Але якщо воно не було вилікувано, то надалі буде супроводжувати людину все життя.
Оскільки атопічний дерматит – це захворювання, що протікає в хронічній формі, то його симптоми можуть періодично зникати і знову з’являтися. Якщо воно розвивається у новонароджених, то проявляється зазвичай висипом. Причому вона часто з’являється на голові – і на обличчі, і на волосистій частині. Утворюються так звані молочні скоринки, іноді в шкірних складках на ногах (під колінами) або на сідницях виникають почервоніння, які при відсутності належного догляду перетворюються в ранки.

Крім того:
- 1. У дошкільнят і дітей молодшого шкільного віку висипання частіше локалізуються на ліктьових і колінних згинах, де шкіра зазвичай є більш чутливою.
- 2. У старших дітей і дорослих почервоніння і висипання з’являються на ногах і руках. Хоча і в цьому випадку можливі висипання на обличчі і шиї.
Але зовнішні прояви досить різноманітні. Вони можуть включати в себе сухість шкіри, її лущення. Іноді вона стає настільки збезводненої, що на ній з’являються тріщини.
При атопічному дерматиті часто паралельно з’являються порушення роботи ШКТ і нервової системи:
- дисбактеріоз;
- порушення кишкового всмоктування;
- ферментна недостатність;
- тривожні стани;
- дискінезія, що характеризується раптовими непроизводными рухами м’язів.
Збільшується і проникність судин шкіри, знижується імунний захист і з’являється ризик інфекційних захворювань. Хоча атопічний дерматит і так часто сам по собі є наслідком недостатньої захищеності дитячого організму.
Причини атопічного дерматиту вивчені недостатньо добре. Але вважається, що частіше він розвивається на тлі алергії на продукти харчування. Негативну роль відіграють алергени, які можуть потрапляти в організм через дихальні шляхи – це домашня пил, сухий корм для рибок, освіжувачі повітря в формі аерозолю, інсектициди (навіть побутового рівня), частинки шерсті домашніх тварин. Часто саме вони стають провокаторами висипань на шкірі.
На тлі дерматиту часто розвиваються різні ускладнення. Це і алергічний риніт, який значно погіршує якість життя. У дитини це впливає і на його успіхи в навчанні. А риніт призводить до розвитку аденоїдиту (це 30% випадків), до часто повторюваних отиту (ще близько 30% випадків), а іноді до досить важких захворювань гортані, включаючи помилковий круп. Ще одним ускладненням є бронхіальна астма. Близько третини дітей стикаються з нею у період дорослішання, причому часто вона протікає в дуже важкій формі, її прояви стають менш помітними лише в підлітковому віці. Тут теж спадковість відіграє важливу роль. Хоча спрогнозувати розвиток бронхіальної астми можна і за ступенем вираженості атопічного дерматиту.
Більшого впливу схильна саме шкіра. Вона стає більш чутливою, на неї можуть впливати будь-які подразники, включаючи найдрібніші частинки прального порошку, які навіть при самому ретельному полосканні все одно можуть залишитися на одязі. Та й будь-яка парфуми, мило, шампуні, гелі для душу – все це може викликати відповідні реакції. Іноді навіть одяг, особливо синтетична. Діти, які відчувають свербіж при таких контактах, можуть сильно розчісувати тривожні ділянки. Це значно посилює захворювання, до того ж може стати причиною проникнення в організм бактеріальної інфекції.
2
Різні форми захворювання
Хоча дерматит і алергія мають загальну природу, це все-таки два різних захворювання. Дійсно, у розвитку дерматиту важливу роль відіграє алергічна реакція. Тим не менш, це запальне захворювання шкіри, що має хронічний характер, і в більшості випадків його виникнення є наслідком впливу відразу декількох факторів, включаючи агресивний вплив навколишнього середовища.

Виходить, що дерматит сам по собі є запалення шкіри, яке виникає із-за якогось подразника, необов’язково алергену. Дерматит тому і назвали атопічним (від латинського терміна, що означає в перекладі “дивина” чи незвичність”), що в більшості випадків неможливо точно розпізнати справжню причину його розвитку.
Саме захворювання непогано вивчена. Встановлено, що при ньому одні атопічні прояви (бронхіальна астма або алергічний риніт ) накладаються на інші. Спостерігаються такі зовнішні прояви, як набряклість, руйнування колагену, почервоніння шкіри, висип. Алергічний дерматит зазвичай провокується білками при безпосередньому контакті. А ось атопічний дерматит має спадковою природою. При ньому розвивається гіперчутливість до небелковым сполук, хоча реакція запускається при безпосередньому контакті з ними.
У атопічного дерматиту є такі важливі характеристики, як тривалий перебіг захворювання, схильність до рецидивів і певна періодичність появи симптомів.
Найпоширеніші форми дерматиту і алергії – кропивниця, алергічний контактний дерматит та атопічний дерматит. Проста реакція при контакті з подразником виробляється відразу ж. При алергічному контактному дерматиті на це йде кілька днів.
3
Медикаментозне лікування
Сьогодні все частіше призначають антигістамінні препарати 2-го і 3-го покоління. Це Лоратадин, Кларитин, Зіртек, Дезлоратадин (Еріус). Дозування призначається лікарем індивідуально. Для нормалізації імунної відповіді організму лікар може виписати адаптогени, зазвичай природного походження – женьшень, ехінацея і т. д. А оскільки атопічний дерматит часто з’являється при стресах, то призначають ще препарати, що впливають на центральну і вегетативну нервову систему. У найпростіших випадках це настойки трави пустирника, валеріани і півонії за умови, що тиск не знижений.
Щоб вивести шкідливі речовини, що викликають такі реакції, з організму, потрібно використовувати ентеросорбенти. Найпростіші з них – це активоване вугілля, Ентеросгель. У важких випадках потрібно робити плазмоферез, тобто заміщення плазми крові. Це необхідно тільки при частих, дуже важко піддаються лікуванню рецидивах. Для цього використовують такі препарати, як Полівідон або Гемофер.
Якщо при атопічному дерматиті виникають порушення роботи ШЛУНКОВО-кишкового тракту, пов’язані з дисбактеріозом, то можуть призначати спочатку бактеріофаги, для того щоб позбутися від патогенної мікрофлори, а потім пробіотики. Останні можуть бути монокомпонентними (Лактобактерин або Біфідумбактерин) або полікомпонентні (Лінекс, Бифиолонг). Існують і комбіновані препарати (Біфідумбактерин Форте).
Для зовнішнього лікування часто призначають мазі на основі цинку, вони добре знімають запалення. Лікування атопічного дерматиту передбачає і прийом полівітамінних комплексів – це Центрум, Олиговит, Вітрум. У важких випадках призначають глюкокортикостероїди. Вони мають одночасно протизапальну і протиалергічну дію, пригнічують імунітет і усувають свербіння. Дозування таких засобів призначається строго індивідуально. Це стосується і форми прийому препарату. Лікар може призначити Преднізолон у таблетках або ін’єкції Дипроспана. Іноді практикується місцева форма застосування. Це мазь або крем. Наприклад, препарат Афлодерм випускається в двох формах. Крем застосовується для гострих станів, а мазь – для хронічного дерматиту.
Дозування будь-яких глюкокортикостероїдів призначається так, щоб поступово знижувати обсяг цих препаратів і уникнути синдрому раптової відміни, інакше захворювання тільки загостриться. При великому застосуванні таких засобів часто додатково прописують анаболіки. Вони сприяють підвищенню синтезу білка в тканинах і надають загальнозміцнюючу дію. До числа найбільш ефективних засобів відносяться такі препарати, як Неробол, Метіонін, Ретаболіл.
Застосовуються різні методи фізіотерапії:
- вплив магнітними полями, які благотворно впливають на нервову систему і на відновлення тканин;
- КВЧ-терапія, знижує надчутливість до подразників;
- акупунктура і акупунктура.
При частих загостреннях цього захворювання, особливо якщо вони супроводжуються якимись нейрогенними або обмінними порушеннями, лікарі можуть призначити курортотерапию – лікування грязями, сонячними ваннами, морськими купаннями і т. д. Самолікування при атопічному дерматиті є небезпечним. Особливо якщо в хід йдуть різні народні засоби, які не отримали схвалення офіційної медицини.
4
Алергічний контактний дерматит
Контактний алергічний дерматит розвивається при безпосередньому впливі речовини-подразника. У пацієнта, який вперше зіткнувся з таким алергеном, реакція розвивається протягом 14 днів, а іноді і довше. Якщо раніше вже був контакт з цією речовиною, то достатньо буде і трьох діб. Атопічний дерматит розвивається набагато швидше.
Основні симптоми алергічної контактної форми – це набряклість, почервоніння шкіри, свербіж, поява пухирців. Все це спостерігається прямо в зоні безпосереднього контакту з алергеном. Ступінь виразності симптомів залежить від дози речовини-подразника. В цьому теж виявляються відмінності від атопічного дерматиту, при якому такого взаємозв’язку немає.
Діагноз встановлюють на підставі клінічної картини. Алергічний контактний дерматит вимагає виявлення речовини, яке дало таку реакцію. Для цього використовуються спеціальні аплікаційні тести – липкі паперові пластини, на поверхню яких наносять алергени. Тести роблять в умовах клініки.
Лікування алергічного контактного дерматиту зазвичай починається з усунення фактора, що провокує це захворювання. Одночасно починають приймати антигістамінні препарати, які допоможуть зняти свербіж і усунути набряклість. Найчастіше прописують засоби другого покоління як більш м’які в порівнянні з використовуваними раніше препаратами на зразок Тавегіла або Супрастину. Ефективними вважаються вже згадані вище Кларитин, Зіртек і Еріус, які добре знімають набряклість та свербіж. Курс лікування становить не менше 10 днів.
При сильному запаленні рекомендується робити примочки з холодною водою або рідиною Бурова (старий, але ефективний препарат на основі оцтової кислоти). Кортикостероїдні мазі застосовують у виняткових випадках. При короткому курсі застосування вони безпечні. Але все одно їх може призначити тільки лікар. Прописують препарати, які не містять фтору – це Элоком і Адвантан. Тим не менш, при тривалому і безконтрольному застосуванні і у них можуть бути побічні ефекти.